UVOD I DEFINICIJA
Multipla skleroza (MS) je kronična, autoimuna i demijelinizacijska bolest središnjeg živčanog sustava, koji obuhvaća mozak i kralježničnu moždinu.
Naziv bolesti potječe od latinske riječi multiplex (višestruk) i grčke riječi skleros (tvrd, ožiljkast). U doslovnom prijevodu naziv znači „višestruki ožiljci“, što opisuje patološke promjene koje nastaju u živčanom tkivu oboljelih osoba.
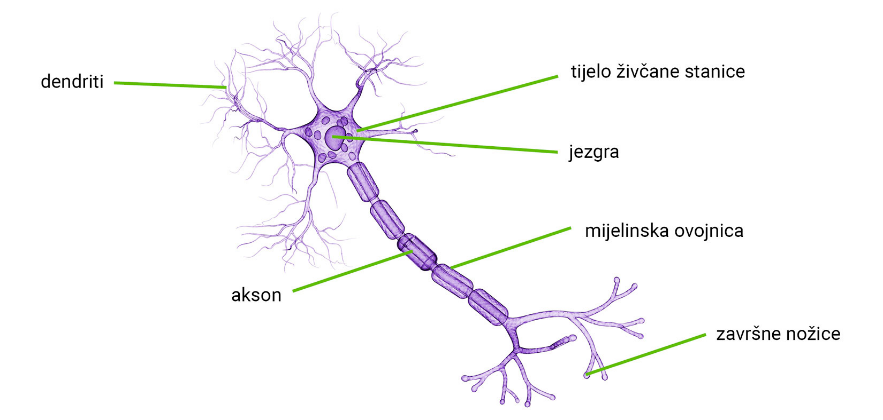
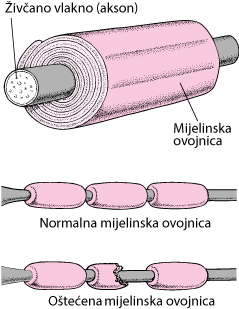
Kod multiple skleroze imunološki sustav pogrešno napada vlastite strukture živčanog sustava, prvenstveno mijelin, zaštitnu ovojnicu živčanih vlakana. Posljedica tog procesa je demijelinizacija, odnosno oštećenje mijelinske ovojnice, što usporava ili prekida prijenos živčanih impulsa. Na mjestima oštećenja nastaju karakteristična područja upale i ožiljkavanja koja nazivamo plakovi
POVIJEST
Razvoj spoznaja o multiploj sklerozi započinje u 19. stoljeću. Među najvažnijim istraživačima koji su doprinijeli razumijevanju ove bolesti ističu se Sir Robert Carswell i Jean-Martin Charcot.
Carswell je prvi opisao karakteristične promjene u mozgu oboljelih osoba, odnosno demijelinizacijske plakove. Iako je uočio ove patološke promjene, u to vrijeme još nije bilo jasno da se radi o posebnoj bolesti.
Francuski neurolog Jean-Martin Charcot kasnije je detaljno proučavao ove promjene te ih povezao s kliničkim simptomima kod pacijenata. On je multiplu sklerozu prepoznao kao zasebnu kliničku bolest i opisao je pod nazivom sclérose en plaques. Upravo zbog toga Charcot se često smatra ocem moderne neurologije multiple skleroze.
ETIOLOGIJA
Etiologija, odnosno znanost o uzrocima bolesti, ključna je za razumijevanje kako i zašto nastaje multipla skleroza. Ipak, unatoč brojnim istraživanjima, točan uzrok ove bolesti ni danas nije u potpunosti razjašnjen.
Znanstvenici raspolažu brojnim pretpostavkama temeljenima na eksperimentalnim metodama i kliničkim istraživanjima, no još uvijek ne možemo sa sigurnošću reći koji su točno čimbenici odgovorni za razvoj bolesti i na koji način djeluju u organizmu.
Ono što danas znamo jest da je multipla skleroza autoimuna bolest. To znači da imunološki sustav, koji nas inače štiti od bakterija, virusa i drugih štetnih tvari, počinje napadati vlastite stanice.
Kod oboljelih postoji genetska predispozicija, koja je povezana s promjenama u tzv. MHC sustavu (glavnom kompleksu tkivne podudarnosti) na šestom kromosomu. Taj sustav inače pomaže tijelu da razlikuje “svoje” od “stranog”. Kada dođe do poremećaja, imunološki sustav može pogrešno prepoznati vlastita tkiva kao prijetnju.
No sama genetska predispozicija nije dovoljna. Da bi se bolest razvila, potreban je i određeni “okidač” iz okoliša. Upravo tu dolazimo do najzanimljivijeg dijela, faktora koji mogu potaknuti razvoj multiple skleroze.
Virusi kao mogući okidač
U posljednjim desetljećima sve je više dokaza da infektivni patogeni odnosno bakterije, gljivice i posebno virusi mogu imati važnu ulogu u razvoju različitih bolesti i njihovih komplikacija.
Virusi su osobito zanimljivi jer mogu na različite načine utjecati na imunološki sustav. U nekim slučajevima uspijevaju izbjeći imunološki odgovor, dok ga u drugim situacijama pretjerano aktiviraju.
Bez obzira na mehanizam, posljedice mogu biti značajne. Primjerice, virusi hepatitisa mogu dugotrajno opstati u organizmu i uzrokovati kronične bolesti, dok virus HIV-a također dovodi do ozbiljnih poremećaja imunološkog sustava. S druge strane, virusi poput virusa gripe mogu izazvati nagla i teška stanja, pri čemu se od početnih simptoma poput grlobolje i povišene temperature brzo mogu razviti komplikacije poput upale pluća ili miokarditisa.
Posebnu skupinu čine virusi s onkogenim potencijalom. To su virusi koji sadrže gene odgovorne za stvaranje proteina (enzima) koji im omogućuju napad na stanice, razmnožavanje i dugotrajno preživljavanje u organizmu. Zbog svojih specifičnih svojstava, neki od tih virusa mogu uzrokovati trajne i teške posljedice, uključujući razvoj kroničnih bolesti, ali i malignih promjena koje mogu dovesti do karcinoma.
Među najpoznatijima su HIV-1, Epstein-Barrov virus i HPV.
Kod određenog broja oboljelih od multiple skleroze utvrđena je prisutnost ili prethodna infekcija virusima poput Epstein-Barrova virusa, humanog herpesvirusa 6 i virusa ospica. Međutim, važno je naglasiti da do danas nije potvrđena jasna uzročno-posljedična veza između tih virusa i razvoja multiple skleroze.
Također, povremeno se u medicinskoj literaturi pojavljuju tvrdnje o otkrivanju virusnog uzročnika multiple skleroze, no takav uzročnik do danas nije znanstveno potvrđen.
Vitamin D i sunčeva svjetlost
Vitamin D jedan je od važnih čimbenika koji se sve češće dovodi u vezu s multiplom sklerozom. Poznato je da se stvara pod utjecajem sunčeve svjetlosti, zbog čega izloženost suncu ima važnu ulogu u njegovoj razini u organizmu.
Značaj ove povezanosti posebno je istaknut nakon istraživanja provedenih na Farskim otocima, gdje je zabilježena jedna od najpoznatijih mini-epidemija multiple skleroze. U početku se pretpostavljalo da je uzrok infektivni agens, no kasnija istraživanja usmjerila su pažnju i na nedostatak sunčeve svjetlosti.
Budući da se Farski otoci nalaze daleko od ekvatora i imaju manji broj sunčanih dana, pretpostavlja se da je u toj populaciji smanjen protektivni učinak vitamina D.
Osim svoje uloge u metabolizmu kostiju, vitamin D ima važnu funkciju u regulaciji imunološkog sustava, posebice u kontroli aktivnosti T-limfocita.
Epidemiološki podaci dodatno potvrđuju ovu povezanost: multipla skleroza češća je u područjima s hladnijom ili umjerenom klimom, poput Europe, Kanade i sjevernog dijela Sjedinjenih Američkih Država, gdje učestalost prelazi 30 oboljelih na 100 000 stanovnika. S druge strane, u tropskim područjima, poput Afrike, Južne Amerike i Južne Azije, učestalost je znatno manja i iznosi manje od 5 na 100 000.
U Hrvatskoj je također primijećena razlika – učestalost bolesti veća je u Gorskom kotaru nego u ostalim dijelovima zemlje.
Genetički čimbenici
Multipla skleroza češća je u nekim porodicama. Rizik obolijevanja 15 – 20 povišen je za članove porodice u kojoj se multipla skleroza pojavila.
Učestalost bolesti je viša u jednojajčanih negoli u dvojajčanih blizanaca
Porodice u kojima se pojavljuju neki HLA-haplotipovi (npr. HLA-DR15 i DQ6) posebice su ugrožene. HLA (Human Leukocyte Antigen) sustav dio je MHC-a (glavnog kompleksa tkivne podudarnosti) i nalazi se na 6. kromosomu. Radi se o skupini gena koji kodiraju molekule na površini stanica, čija je glavna uloga pomoći imunološkom sustavu da razlikuje vlastito od stranog kako smo već ranije spomenuli: Haplotip znači skup naslijeđenih varijanti tih gena koje dobivamo od roditelja. Dakle, HLA haplotip je kombinacija HLA gena koja je jedinstvena za svaku osobu.
U ostale potencijalne faktore mogu se ubrojiti i mnogi drugi šetni čimbenici okoliša poput pušenja, stresa, konzumacije alkohola i drugi, no o njima se danas samo nagađa.
EPIDEMIOLOGIJA
Multipla skleroza pokazuje određene karakteristične epidemiološke obrasce.
Bolest se:
• češće javlja kod žena nego kod muškaraca
• najčešće se dijagnosticira između 20. i 40. godine života
• rijetko se pojavljuje prije 10. godine ili nakon 60. godine života
Geografska raspodjela pokazuje da je učestalost bolesti veća u područjima s umjerenom ili hladnijom klimom, poput Europe, Kanade i sjevernih dijelova SAD-a, dok je u tropskim područjima znatno rjeđa.
Epidemiologija multiple skleroze upućuje na to da nastanak bolesti ne može objasniti jedan jedini faktor, već je riječ o kombinaciji genetskih i okolišnih utjecaja.
PATOGENEZA
Patogeneza opisuje mehanizam nastanka i razvoja bolesti.
Kod multiple skleroze imunološki sustav pogrešno napada strukture središnjeg živčanog sustava, prvenstveno mijelinske ovojnice živčanih vlakana. U ovom procesu važnu ulogu imaju T-limfociti, vrsta bijelih krvnih stanica i stanice specifične imunosti. Specifična imunost jest ona koju steknemo kada se naš organizam prvi puta susretne s nekim infektivnim uzročnikom, a svaki slijedeći puta on učini da taj uzročnik bude lakše svladan i na koncu bolest blažeg toka. Činjenica da se u multipla sklerozi prije svega pronalaze T-limfociti koji prolaze kroz krvno-moždanu barijeru i ulaze u mozak i kralježničnu moždinu gdje pokreću upalni proces potencijalno nam daje odgovor na pitanje o mogućim uzrocima ove bolesti.
Ako uzmemo u obzir da T-limfociti djeluju po programiranoj memoriji prema kojoj pamte točan sastav određenih proteina i aminokiselina nekog od uzročnika, postoji mogućnost da proteinski sastav mijelina ima upravo sličan sastav jednom od infektivnih uzročnika što u konačnici skoro pa vjerojatno rezultira napadom na vlastite strukture živčanih stanica. Dakle, ako se prisjetimo ranijih etioloških uzročnika, nije ni čudo što znanstvena zajednica već duže vrijeme sumnjiči jednog od virusa kao mogućeg okidača multipla skleroze po tipu molekularne mimikrije.
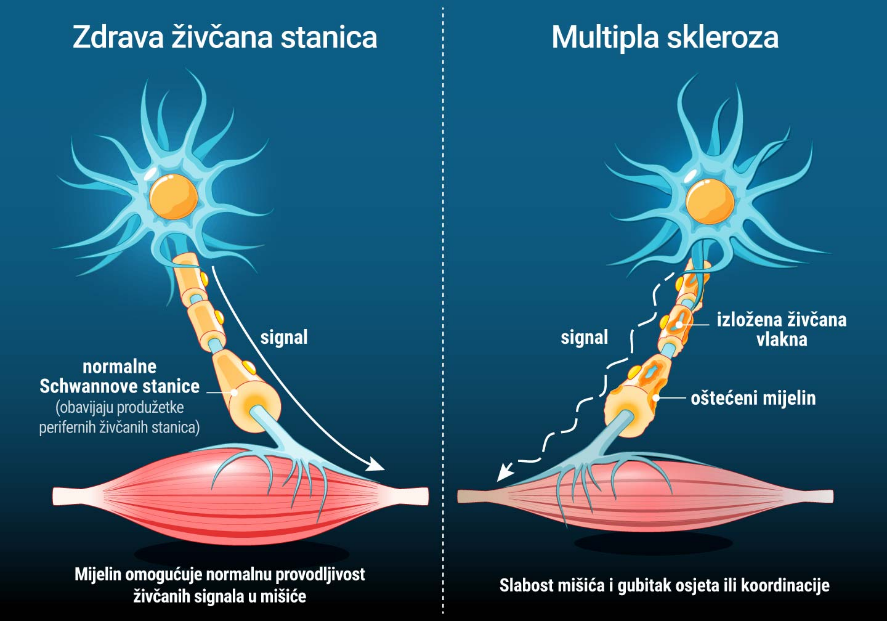
Kada T-limfociti dospiju u moždano tkivo, oni započinju koordinirani napad na mijelinske ovojnice živčanih stanica smatrajući ih stranima. Koordinacija napada znači da tijekom napada se razvija upalna reakcija zahvaljujući oslobađanju različitih upalnih molekule, uključujući citokine i antitijela koje proizvode druge upalne stanice kojima su T-limfociti naredili da napadnu mijelin. U konačnici opisani proces dovodi do oštećenja mijelina i njegova raspada.
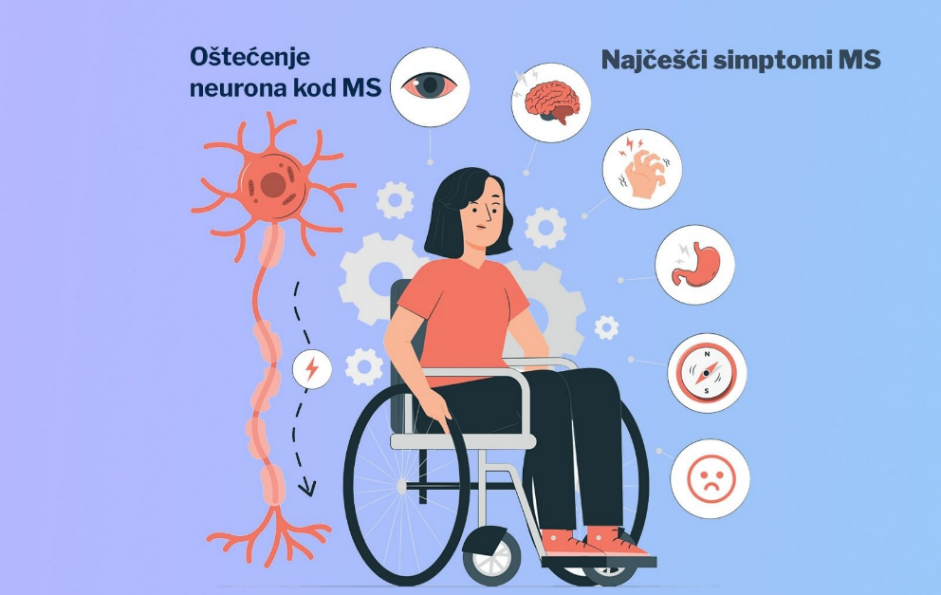
Rezultat ovog procesa je demijelinizacija, odnosno gubitak mijelinske ovojnice živčanih vlakana.
Mijelin ima ključnu ulogu u prijenosu živčanih impulsa. On omogućuje brzo i učinkovito provođenje električnih signala između živčanih stanica. Kada je mijelin oštećen, živčani impulsi putuju sporije ili se u potpunosti prekidaju.
Posljedica toga su različiti neurološki simptomi poput slabosti, smetnji vida, poremećaja ravnoteže i osjeta.

Slika 4. Slikovni i tekstualni prikaz normalne i nenormalne funkcije T-limfocita
PATOLOGIJA
Patologija je medicinska disciplina koja proučava strukturne, odnosno morfološke promjene koje nastaju u stanicama, tkivima i organima zahvaćenima bolešću.
S obzirom na to da patologija podrazumijeva povezivanje epidemioloških, etioloških i patogenetskih spoznaja s morfološkim promjenama bolesti, u ovom poglavlju bit će riječi prvenstveno o morfološkim promjenama tkiva u multiploj sklerozi, jer su ostali aspekti već ranije objašnjeni.
Glavna patološka promjena u moždanom tkivu kod oboljelih od multiple skleroze jest plak. Plak predstavlja oštro ograničeno područje u kojem je došlo do demijelinizacije moždanog tkiva. Drugim riječima, jasno se može uočiti granica između oštećenog i zdravog tkiva mozga. Karakteristično je da se plakovi mogu pojaviti na različitim mjestima u središnjem živčanom sustavu i da njihova lokalizacija varira od osobe do osobe.
Do sada su zabilježeni plakovi u:
• područjima moždanih komora
• malom mozgu
• kralježničnoj moždini
• vidnom živcu
• njušnom živcu
• pa čak i u sivoj tvari mozga
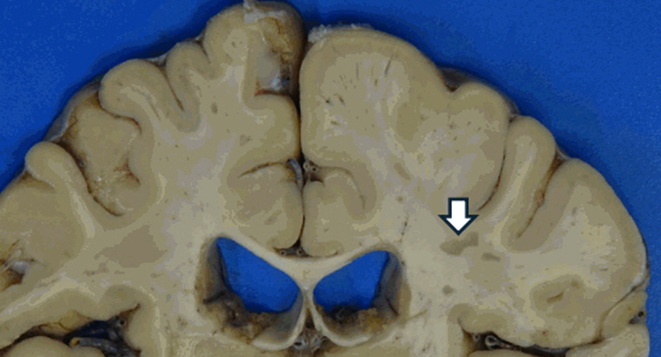
Ova varijabilnost u lokalizaciji plakova objašnjava zašto simptomi bolesti mogu biti vrlo različiti kod različitih pacijenata. Primjerice, ako plak zahvati vidni živac, pacijent može imati izražene smetnje vida, dok zahvaćenost malog mozga može dovesti do poremećaja ravnoteže i koordinacije. Broj plakova, njihov oblik i veličina također variraju od pacijenta do pacijenta.
Osim toga, plakovi se mogu razlikovati i prema boji:
• sivi plakovi ukazuju na kroničnu fazu bolesti
• crveni plakovi javljaju se u akutnoj fazi bolesti
• žućkasti plakovi nastaju zbog prisutnosti velikog broja upalnih stanica poput makrofaga
Ponekad plakovi mogu razviti i cistične promjene, odnosno šupljine unutar samog plaka, što je obično povezano s težim kliničkim tijekom bolesti i lošijom prognozom.
Osim makroskopskog pregleda (pregleda golim okom), promjene se mogu proučavati i mikroskopskim metodama u sklopu patohistološke dijagnostike, no taj aspekt ima veći značaj za medicinske stručnjake.
KLINIČKA SLIKA
Kliničku sliku neke bolesti čini skup simptoma, znakova i sindroma koji nastaju kao posljedica patoloških promjena u organizmu.
Kod multiple skleroze simptomi uvelike ovise o lokalizaciji demijelinizacijskih plakova u središnjem živčanom sustavu. Zbog toga je teško izdvojiti jedan simptom koji se javlja kod svih oboljelih.
Ipak, statistički gledano, neki simptomi pojavljuju se češće od drugih.
Vidni poremećaji
Vidni poremećaji nalaze se među najčešćim i često su među prvim simptomima bolesti.
Pacijenti mogu imati:
• dvoslike
• nistagmus
• bol u oku
• smetnje vida
Poremećaji središnjeg živčanog sustava
Simptomi koji potječu iz struktura poput velikog mozga, malog mozga i kralježnične moždine uključuju i oni su drugi po učestalosti u akutnim fazama bolesti:
• anksioznost
• depresiju
• izražen umor
• vrtoglavicu
Somatski poremećaji
Somatski, odnosno tjelesni simptomi mogu uključivati:
• otežano gutanje
• otežan govor
• nesiguran hod
• slabost skeletnih mišića
• mišićne spazme
• inkontinenciju mokraće
• probavne smetnje
KLINIČKI TOK BOLESTI
Jedna od najvažnijih kliničkih karakteristika multiple skleroze jest njezin klinički tijek, odnosno način na koji se bolest razvija i mijenja tijekom vremena.
Multipla skleroza je kronična bolest, što znači da traje tijekom cijelog života pacijenta. Međutim, to ne znači da pacijent stalno osjeća simptome bolesti.
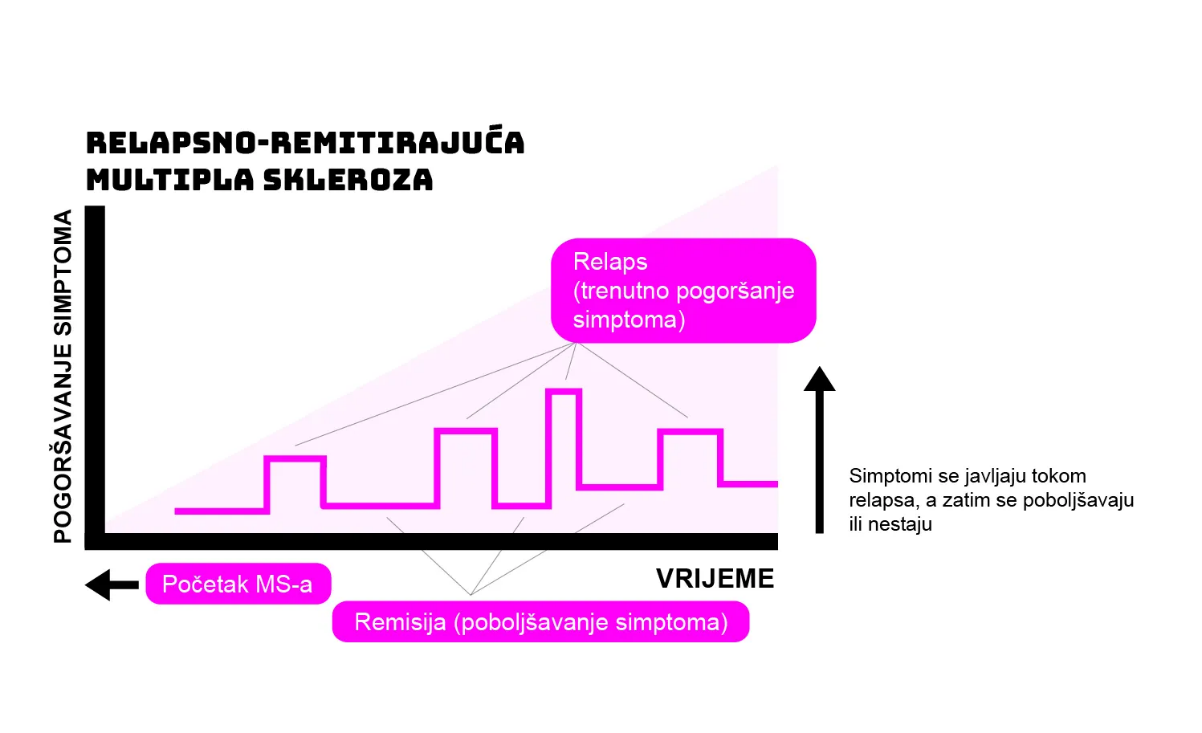
Često dolazi do razdoblja poboljšanja tijekom kojih se simptomi povlače. Takvo razdoblje naziva se remisija.
Kada se simptomi ponovno pojave nakon razdoblja poboljšanja, govorimo o relapsu.
Iako izmjene relapsa i remisija mogu biti nepredvidive, razlikuju se četiri osnovna klinička oblika bolesti.
1. RELAPSNO-REMITENTNA MULTIPLA SKLEROZA (RRMS)
Ovaj oblik javlja se kod približno 85 % pacijenata. Karakteriziraju ga jasno definirani relapsi nakon kojih slijedi potpuna ili djelomična remisija.
Pacijenti u remisiji ponekad mogu provesti i više godina.
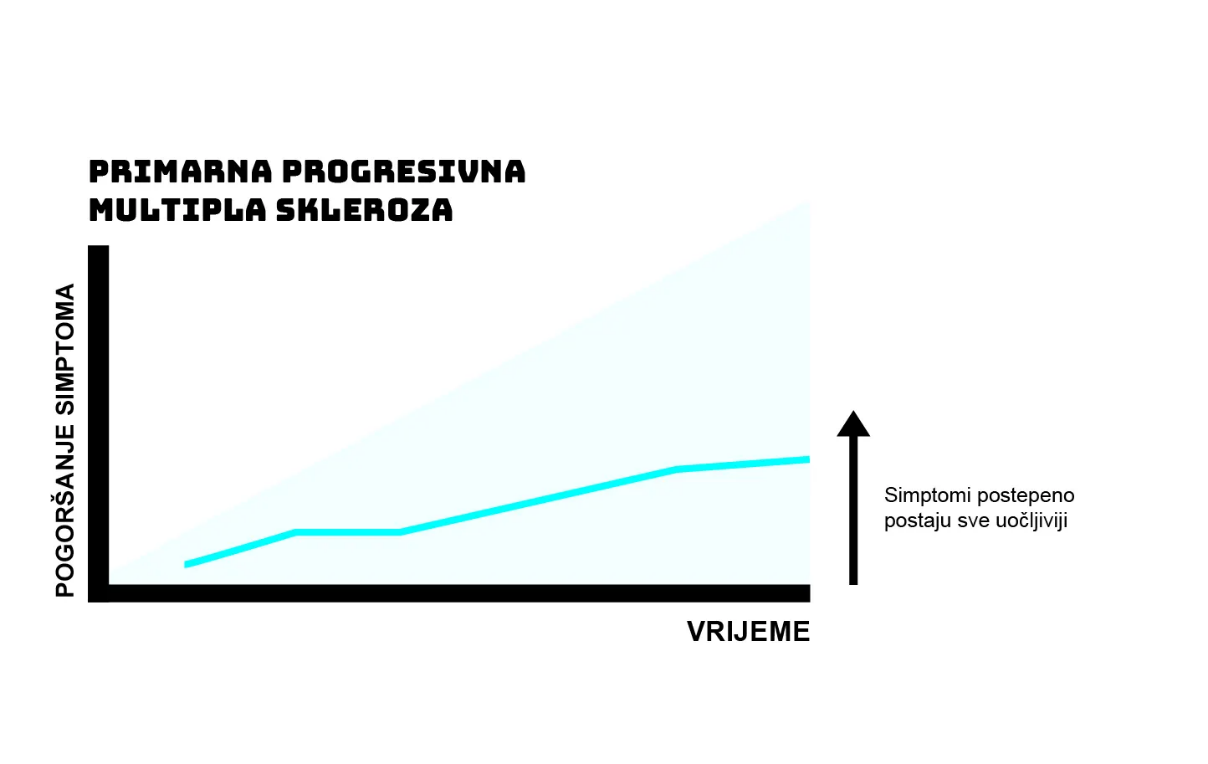
2. PRIMARNO PROGRESIVNA MULTIPLA SKLEROZA (PPMS)
Kod ovog oblika bolesti dolazi do stalnog napredovanja simptoma bez jasnih relapsa.
Javlja se kod približno 10 % pacijenata, a češća je kod muškaraca.
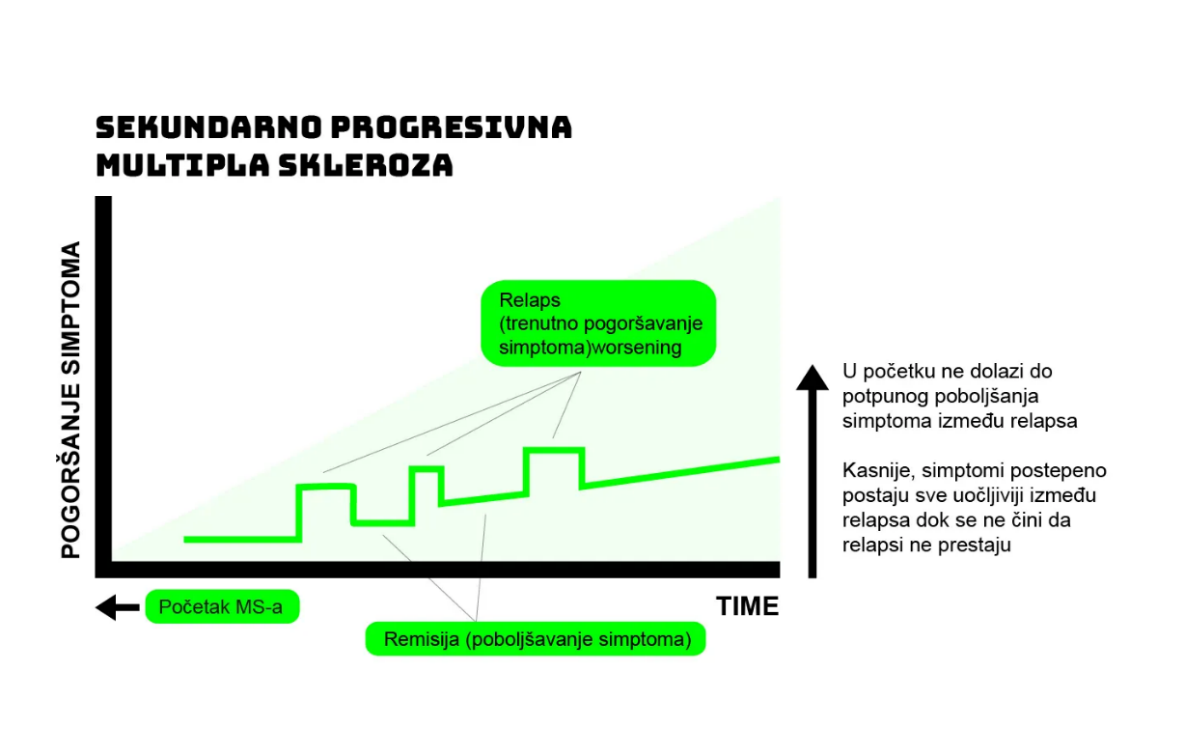
3. SEKUNDARNO PROGRESIVNA MULTIPLA SKLEROZA (SPMS)
Ovaj oblik razvija se iz relapsno-remitentnog oblika bolesti.
Nakon početnih relapsa i remisija dolazi do postupnog i trajnog pogoršanja bolesti.
4. PROGRESIVNO-RELAPSNA MULTIPLA SKLEROZA (PRMS)
Najrjeđi oblik multiple skleroze.
Karakterizira ga kontinuirano napredovanje bolesti uz povremene relapse.
DIJAGNOSTIKA
U dijagnostici multiple skleroze ne postoji jedan specifičan znak, parametar ili metoda koja bi sama po sebi dokazivala postojanje bolesti kod pacijenta. Dijagnoza multiple skleroze temelji se na kombinaciji kliničkih i parakliničkih spoznaja.
KLINIČKE SPOZNAJE
Kliničke spoznaje uključuju dolazak osobe s tegobama liječniku, najčešće specijalistu neurologije. Tijekom pregleda uzima se detaljna anamneza, odnosno povijest bolesti.
Ona obuhvaća:
• simptome koje pacijent ima
• lijekove koje pacijent uzima
• eventualne kronične bolesti
• epidemiološke i socijalne uvjete života
• obiteljsku anamnezu
Sve navedeno pomaže liječniku u stvaranju cjelovite slike o zdravstvenom stanju pacijenta.
PARAKLINIČKE SPOZNAJE
Parakliničke spoznaje obuhvaćaju dodatne dijagnostičke metode koje se koriste kako bi se potvrdila ili isključila multipla skleroza. Najvažnije među njima su:
• magnetna rezonanca mozga i kralježnične moždine
• pregled cerebrospinalne tekućine (likvora)
• elektroencefalografija
Kako bi se dijagnostika pojednostavila i standardizirala, danas se koristi McDonaldov kriterij za dijagnostiku multiple skleroze. Ovaj kriterij kombinira kliničke simptome, nalaze magnetske rezonance i laboratorijske rezultate kako bi se dokazalo da se oštećenja u središnjem živčanom sustavu javljaju u različitim dijelovima živčanog sustava (diseminacija u prostoru), te u različitim vremenskim razdobljima (diseminacija u vremenu).
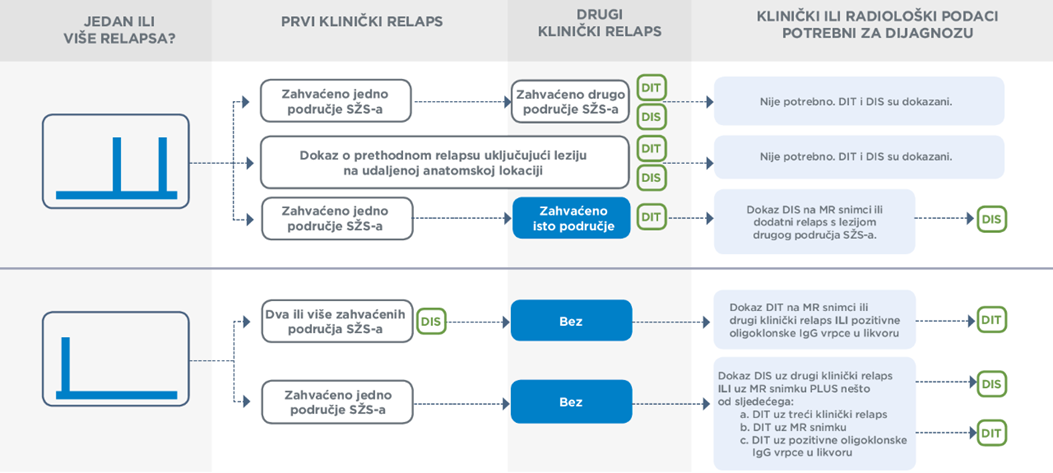
PARAKLINIČKE METODE
MAGNETNA REZONANCA (MRI)
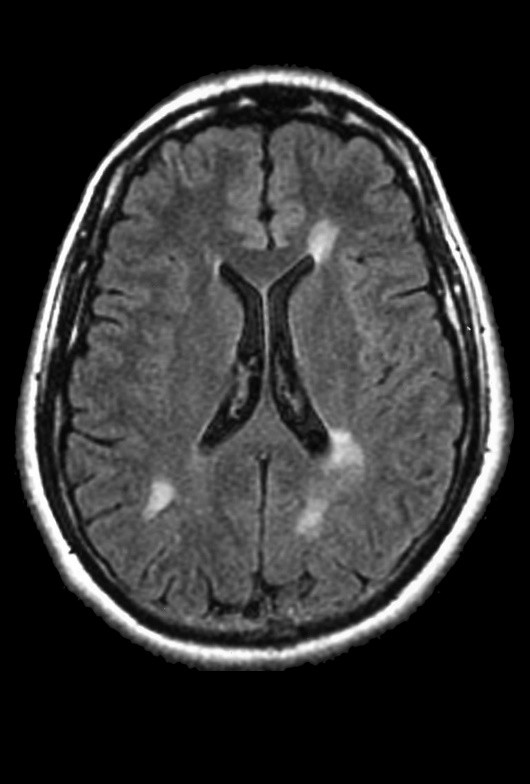
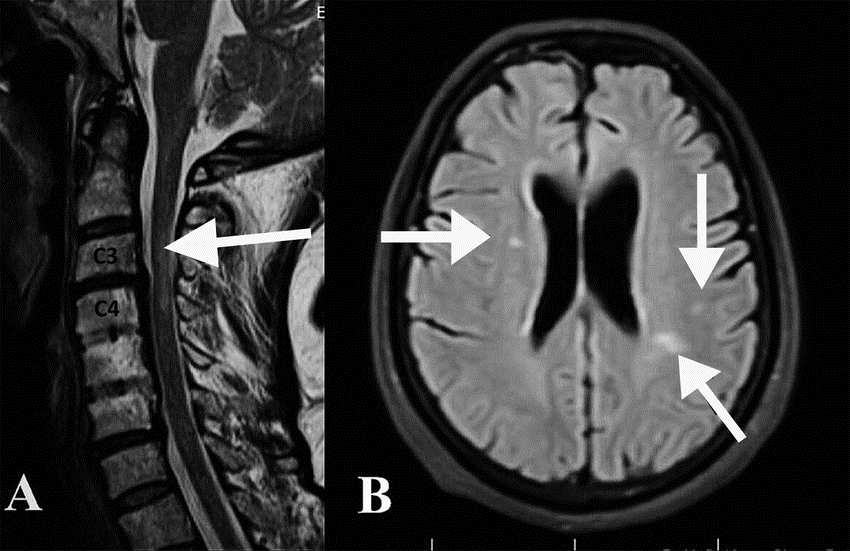
Magnetna rezonanca najvažnija je neuroradiološka metoda u dijagnostici multiple skleroze.
Na MRI snimkama mogu se uočiti demijelinizacijski plakovi u bijeloj tvari mozga i kralježnične moždine.
Važno je razlikovati nalaz multiple skleroze od tzv. klinički izoliranog sindroma, koji predstavlja samo jednu kliničku manifestaciju s jednom izoliranom demijelinizacijskom lezijom.
MRI je vrlo osjetljiva metoda koja također omogućuje isključivanje drugih bolesti koje mogu oponašati simptome multiple skleroze.
U akutnoj fazi bolesti mogu se koristiti kontrastna sredstva koja omogućuju bolje prikazivanje aktivnih upalnih lezija.
CSF PRETRAGE
CSF pretrage odnose se na analizu cerebrospinalne tekućine (likvora).
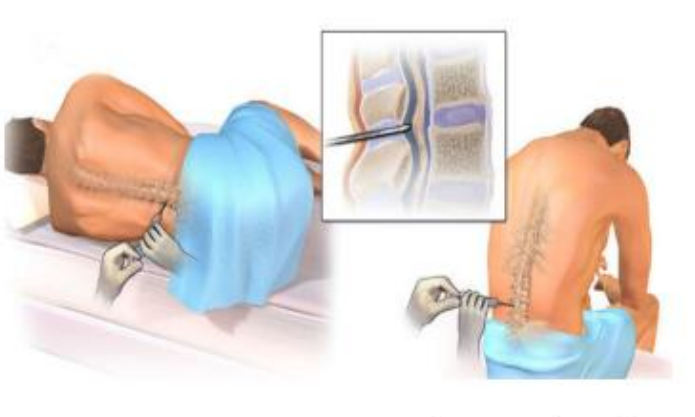
Likvor se uzima postupkom koji se naziva lumbalna punkcija.
Punkcija se izvodi u prostoru između kralježaka (L4-L5) ispod završetka leđne moždine.
Tijekom postupka pacijent leži na boku u tzv. fetalnom položaju, što omogućuje lakši pristup prostoru između kralježaka.
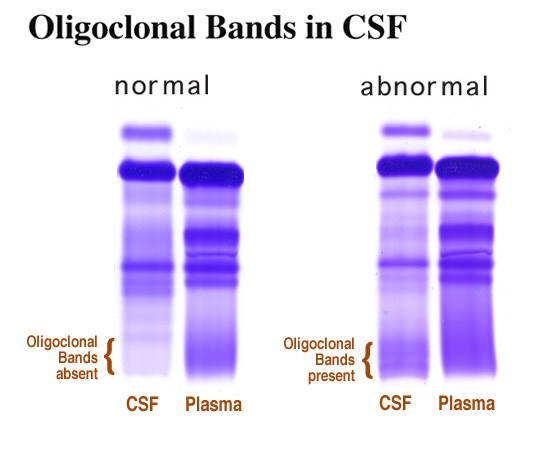
Jedna od najvažnijih analiza likvora jest elektroforeza proteina.
Pozitivnim nalazom smatra se prisutnost oligoklonalnih traka (OCB).
Oligoklonalne trake predstavljaju male specifične vrpce imunoglobulina G koje ukazuju na lokalnu proizvodnju antitijela unutar središnjeg živčanog sustava.
EVOCIRANI POTENCIJALI
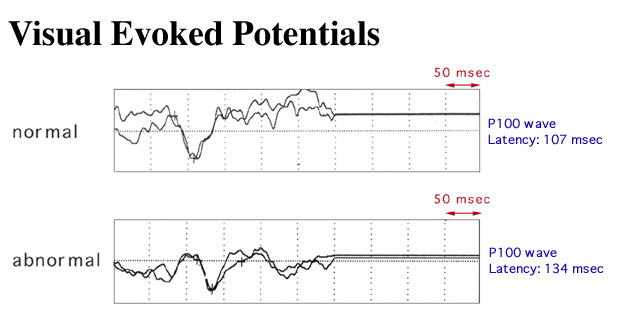
Evocirani potencijali predstavljaju elektrofiziološku metodu kojom se mjeri električni odgovor mozga na određene podražaje.
Podražaji mogu biti:
• vizualni
• slušni
• somatosenzorni
Elektrode postavljene na glavi pacijenta registriraju električne potencijale koji nastaju kao odgovor na podražaj.
Analiziraju se:
• latencije (vrijeme dolaska signala)
• amplitude (jačina odgovora)
U slučaju demijelinizacije dolazi do produženja latencije, odnosno usporenog provođenja živčanih impulsa.
TERAPIJA
Liječenje multiple skleroze predstavljalo je veliki izazov sve do kraja 20. stoljeća. U prošlosti se terapija uglavnom temeljila na ublažavanju simptoma primjenom kortikosteroida.
U posljednjih nekoliko desetljeća došlo je do značajnog napretka u razumijevanju bolesti, što je omogućilo razvoj novih terapijskih pristupa.
Danas se liječenje multiple skleroze temelji na kombinaciji:
• farmakoterapije (lijekova)
• nefarmakoloških metoda poput rehabilitacije, fizikalne terapije i metoda opuštanja
Najvažniji lijekovi koji se koriste u liječenju multiple skleroze uključuju:
• kortikosteroide
• imunosupresive
• imunomodulatore
• citokine (interferone)
• monoklonska antitijela
• simptomatsku terapiju
KORTIKOSTEROIDI
Na prvom mjestu izdvajaju se kortikosteroidi. Njihova primjena u prošlom stoljeću bila je uglavnom empirijska, dok danas sa sigurnošću znamo da sintetski (umjetni) kortikosteroidi imaju snažan protuupalni učinak.
No, što su zapravo kortikosteroidi? Kortikosteroidi su hormoni koje prirodno proizvode nadbubrežne žlijezde. Njihovi učinci u organizmu vrlo su široki, sudjeluju u regulaciji metabolizma proteina, ugljikohidrata i masti, kao i u regulaciji ravnoteže vode i elektrolita. Njihov važan učinak je i protuupalno djelovanje te imunosupresija. Imunosupresija podrazumijeva smanjenje aktivnosti imunološkog sustava, odnosno sustava koji štiti organizam od virusa, bakterija, tumora i drugih štetnih čimbenika. To se postiže smanjenjem stvaranja upalnih stanica (leukocita) i antitijela, a krajnji cilj je suzbijanje upale, koja je kod multiple skleroze kronična i štetna.
Važno je naglasiti da primjena sintetskih kortikosteroida nije posljedica poremećaja u proizvodnji prirodnih hormona, već činjenice da je upala zapravo obrambena reakcija organizma. U slučaju multiple skleroze, organizam “pogrešno procjenjuje” situaciju i ne prepoznaje da napada vlastito tkivo, pa ne pojačava proizvodnju kortikosteroida u dovoljnoj mjeri. Zbog toga se primjenjuju sintetski kortikosteroidi, najčešće za kontrolu akutnih pogoršanja bolesti (egzacerbacija), koja mogu uzrokovati simptome poput gubitka vida, slabosti ili poremećaja koordinacije.
Dva najčešće korištena lijeka iz ove skupine su:
• metilprednizolon – primjenjuje se u dozi od 500 do 1000 mg intravenski jednom dnevno kroz 3–5 dana
• prednizon – primjenjuje se peroralno u dozi od 1250 mg dnevno kroz 3–5 dana
U javnosti često postoje kontroverze oko primjene kortikosteroida, što ima određeno uporište jer svaki lijek, osim pozitivnih učinaka, može imati i nuspojave. Čak i naizgled bezazleni lijekovi, poput paracetamola, mogu imati štetne učinke, no oni ovise o individualnim karakteristikama pacijenta i nisu uvijek jednaki. Ipak, kortikosteroidi mogu uzrokovati ozbiljnije nuspojave jer djeluju na jedan od najvažnijih sustava u organizmu, imunološki sustav ali i na cjelokupan metabolizam. Razlog tome je što oni reguliraju osnovne metaboličke procese, pa njihova primjena, uz željeni terapijski učinak, može dovesti do poremećaja funkcije i strukture stanica.
Unatoč tome, i dalje se koriste jer trenutno ne postoji učinkovitija i sigurnija alternativa za kontrolu akutnih pogoršanja bolesti. Upravo zato njihova primjena treba biti ograničena, racionalna i što kraća.
Najčešće nuspojave, osobito kod dugotrajne primjene, uključuju:
• psihičke poremećaje (nesanicu, anksioznost, depresiju, maniju, psihozu)
• endokrinološke poremećaje (debljanje, zastoj rasta kod djece, menstrualne nepravilnosti, pojačanu dlakavost, akne)
• gastrointestinalne smetnje (iritaciju želuca, čir, povećanje jetre)
• hematološke poremećaje (smanjenje broja krvnih stanica)
• imunološke poremećaje (sklonost infekcijama, sporije cijeljenje rana)
• poremećaje vida (glaukom, katarakta)
• mišićno-koštane poremećaje (osteoporoza, prijelomi)
IMUNOSUPRESIVI
Imunosupresivni lijekovi predstavljaju širu skupinu lijekova, unutar koje spadaju i kortikosteroidi. Ipak, ovdje ih izdvajamo zasebno jer su ostali imunosupresivi uvedeni kasnije u terapiju multiple skleroze, a njihova primjena još uvijek izaziva određene rasprave u stručnoj javnosti.
Među njima se ističu:
• Azatioprin – jedan od prvih imunosupresiva korištenih u liječenju multiple skleroze. Pacijentima je često poznat pod nazivom Imuran. Najčešće se koristi kod relapsno-remitentnog oblika bolesti. Djeluje tako da ometa sintezu nukleinskih kiselina (DNK i RNK), posebno u limfnim tkivima gdje dolazi do brze diobe T- i B-limfocita, koji sudjeluju u održavanju kronične upale.
Primjenjuje se peroralno, najčešće u dozi od 50 mg dva puta dnevno, u trajanju do tri mjeseca.
Najvažnije nuspojave uključuju:
• hematološke poremećaje (anemiju)
• gastrointestinalne smetnje (mučninu, povraćanje, proljev, melenu)
• teratogenost (štetni učinci u trudnoći)
Kod primjene je važno pratiti aktivnost enzima TPMT, jer osobe s njegovom smanjenom aktivnošću mogu razviti tešku mijelosupresiju.
• Ciklofosfamid – snažan imunosupresiv i citostatik koji se primjenjuje kod progresivnih oblika multiple skleroze.
Djeluje slično kao azatioprin, ali znatno jače, uz dodatno kočenje metabolizma stanica, što dovodi do njihove smrti. Zbog toga se koristi i u liječenju malignih bolesti.
Primjenjuje se kod pacijenata koji ne reagiraju na blaže terapije, uz strogi nadzor u bolničkim uvjetima i individualno određivanje doze.
Najozbiljnije nuspojave uključuju hemoragijski cistitis i tešku supresiju koštane srži.
Ostali imunosupresivi, poput mitoksantrona i metotreksata, koriste se u težim oblicima bolesti zbog svoje toksičnosti i potencijalnih nuspojava.
IMUNOMODULATORI
Imunomodulatori su lijekovi koji reguliraju aktivnost imunološkog sustava, ali ga ne potiskuju u potpunosti kao klasični imunosupresivi.
Ovakav pristup posebno je važan kod kroničnih autoimunih bolesti poput multiple skleroze, gdje cilj terapije nije potpuno isključiti imunološki sustav, već smanjiti njegov patološki odgovor na mijelin.
STATINI (atorvastatin, lovastatin, simvastatin) – koji se primarno koriste za snižavanje razine masnoća u krvi, ali novija istraživanja upućuju na njihov potencijalni imunomodulatorni učinak. Iz tog razloga sve se ćešće danas prepisuju kao terapija.
CITOKINI – različiti su proteini u našem organizmu čija je primarna zadaća poticanje ili suzbijanje upale, odnosno aktivacija ili deaktivacija upalnih stanica (bijelih krvnih stanica). Zbog toga se u medicini nazivaju i medijatorima, odnosno posrednicima upale.
Citokini koji suzbijaju upalu predstavljaju budućnost medicine, a znanstvena zajednica intenzivno proučava njihove fiziološke uloge u organizmu, čime se otvaraju vrata naprednijem liječenju brojnih autoimunih, kroničnih i malignih bolesti. Danas se sve češće koriste u terapiji različitih oboljenja.
U liječenju multiple skleroze trenutačno se najčešće primjenjuju interferoni beta skupine. Interferone beta odobrila je i preporučila Američka agencija za hranu i lijekove (FDA), jer su se pokazali učinkovitima u smanjenju egzacerbacija relapsno-remitentnog oblika bolesti te u smanjenju patoloških promjena vidljivih na MRI snimkama. Pozitivni učinci zabilježeni su i kod sekundarno progresivnog oblika, gdje značajno usporavaju progresiju bolesti.
Nedostaci ovih lijekova su, prije svega, nuspojave. Kod većine pacijenata one se najčešće manifestiraju kao simptomi slični gripi (povišena tjelesna temperatura, bolovi u mišićima i zglobovima), zatim depresija i smanjenje broja krvnih stanica.
Drugi nedostatak je njihova visoka cijena i ograničena dostupnost, kako zdravstvenim sustavima, tako i samim pacijentima. Primjenjuju se u obliku potkožnih injekcija u različitim vremenskim intervalima, ovisno o vrsti lijeka.
MONOKLONSKA ANTITIJELA (mAb)
smatraju se podskupinom imunosupresiva i jednim od najvažnijih terapijskih pristupa u liječenju multiple skleroze.
Riječ je o laboratorijski proizvedenim proteinima čija je svrha vezanje za točno određene ciljne strukture na stanicama. U kontekstu multiple skleroze, najčešće ciljaju T-limfocite. Njihovo djelovanje rezultira blokiranjem aktivacije ovih upalnih stanica, sprječavanjem njihova ulaska u središnji živčani sustav ili njihovim uništenjem.
Postoji više različitih monoklonskih antitijela koja se koriste u terapiji, a najčešće su:
• NATALIZUMAB – sprječava ulazak T-limfocita u moždane strukture. Pokazao se vrlo učinkovitim u liječenju relapsno-remitentnog i sekundarno progresivnog oblika bolesti, smanjujući broj relapsa i nastanak novih lezija. Primjenjuje se intravenskom infuzijom jednom mjesečno.
• ALEMTUZUMAB – jedan je od učinkovitijih lijekova u liječenju multiple skleroze, no njegova primjena danas je češće rezervirana za specifične slučajeve zbog mogućih ozbiljnih nuspojava, uključujući razvoj malignih bolesti, autoimune poremećaje i transfuzijske reakcije.
• RITUKSIMAB – jedan je od najčešće korištenih lijekova ove skupine u Europi i Kanadi, zahvaljujući dobroj učinkovitosti u liječenju relapsno-remitentnog oblika bolesti i relativno pristupačnoj cijeni u odnosu na druge lijekove iz iste skupine. Trenutačno se istražuje njegova učinkovitost i u drugim oblicima multiple skleroze. Primjenjuje se intravenski u dvije doze u razmaku od 15 dana, a potom jednom svakih 6 mjeseci.
O ostalim oblicima napredne terapije bit će više riječi u jednom od sljedećih blogova.
Za kraj, važno je spomenuti i simptomatsku terapiju, kojom se liječe pojedini simptomi bolesti, a ne njezin uzrok.
U nastavku su prikazani najčešći simptomi i lijekovi koji se koriste u njihovom liječenju:
| STANJE | LIJEK | DOZA |
|---|---|---|
| Spazam (ukočenost mišića) | baklofen, diazepam, botulinum toksin, tizanidin | 10–20 mg, 3–4× dnevno; 5–30 mg 1× dnevno; 4–8 mg 3× dnevno |
| Mučnina | amantadin | do 100 mg 3× dnevno |
| Bol | amitriptilin, gabapentin | 25–75 mg 1× dnevno (navečer); 100–800 mg 3× dnevno |
| Tremor | propranolol, gabapentin | 40–120 mg dnevno; 300–2400 mg dnevno |
| Smetnje mokrenja | trospium | 20 mg 2× dnevno |
| Zatvor | laksativi | prema potrebi |
| Depresija | antidepresivi (uz nadzor psihijatra) | individualno |
ZAKLJUČAK
Multipla skleroza je kompleksna kronična bolest središnjeg živčanog sustava koja može uzrokovati širok spektar neuroloških simptoma.
Iako uzrok bolesti još uvijek nije u potpunosti razjašnjen, značajan napredak u dijagnostici i terapiji omogućio je bolje razumijevanje bolesti i učinkovitije liječenje.
Zahvaljujući modernim terapijama mnogi pacijenti danas mogu voditi relativno aktivan i kvalitetan život uz odgovarajuću medicinsku skrb.
Autor teksta: Fran Tomić, student med., volonter DMSGZ
Tekstovi u ovoj rubrici nastali su u sklopu programa MS BALANS- tijelo i um za neovisno življenje, koji je financiran iz proračuna Grada Zagreba.
